Articoli
Ti capita di dire sempre sì anche quando sei stanco, sovraccarico o non hai davvero voglia? Molte persone fanno fatica a mettere confini nelle relazioni. Temono di deludere gli altri, di sembrare egoiste oppure di essere rifiutate. Così finiscono per adattarsi continuamente alle richieste esterne, accumulando stress, rabbia e frustrazione. Con il tempo, l’assenza di confini relazionali può diventare una delle principali cause di ansia, sovraccarico emotivo e perdita di autenticità. Imparare a mettere limiti non significa diventare freddi o distanti. Significa imparare a proteggere il proprio spazio mentale ed emotivo, costruendo relazioni più sane ed equilibrate. Cosa sono i confini relazionali I confini relazionali sono i limiti che definiscono ciò che per noi è accettabile oppure no all’interno di un rapporto. Riguardano il tempo, le energie, il rispetto, lo spazio personale e il modo in cui permettiamo agli altri di entrare nella nostra vita emotiva. Avere confini sani significa riuscire a esprimere con chiarezza ciò che ci fa stare bene e ciò che invece ci mette a disagio. Significa potersi concedere di dire: “oggi non riesco”, “ho bisogno di tempo”, “questa situazione non mi fa stare bene”. Quando i confini non sono chiari, il rischio è vivere costantemente in funzione degli altri, perdendo gradualmente il contatto con i propri bisogni reali. Perché è così difficile mettere limiti Molte persone associano inconsciamente il dire no a qualcosa di negativo. Dietro questa difficoltà spesso si nascondono convinzioni profonde come: “se metto limiti verrò rifiutato”, “devo essere sempre disponibile per essere amato”, “dire no significa essere egoisti”. Questi schemi nascono frequentemente in contesti familiari dove il riconoscimento dipendeva molto dall’essere “bravi”, accomodanti o capaci di evitare conflitti. Chi cresce imparando a mettere sempre gli altri al primo posto sviluppa spesso una forte sensibilità verso il giudizio e il malessere altrui. Di conseguenza, mettere confini può generare ansia, senso di colpa e paura di essere percepiti come cattivi o egoisti. Anche il perfezionismo e l’over thinking alimentano questo meccanismo. La persona analizza continuamente le possibili reazioni degli altri: “ci rimarrà male?”, “penserà che sono una cattiva persona?”, “si arrabbierà con me?” E così continua a dire sì anche quando dentro vorrebbe dire no. I segnali di confini relazionali deboli Quando i confini sono poco definiti, il corpo e la mente iniziano spesso a inviare segnali molto chiari. Molte persone si sentono costantemente stanche, sovraccariche o irritabili. Altre accumulano una rabbia silenziosa perché danno continuamente agli altri senza sentirsi davvero rispettate o considerate. Possono emergere difficoltà a dire no, bisogno continuo di approvazione, paura del conflitto o la sensazione di essere “usati”. Alcune persone provano ansia intensa quando qualcuno si arrabbia o si mostra deluso. In certi casi si arriva persino a perdere il contatto con ciò che si desidera davvero, perché tutta l’attenzione è rivolta ai bisogni degli altri. Cosa succede quando non mettiamo confini L’assenza di limiti sani può avere conseguenze importanti sul benessere psicologico. Nelle relazioni affettive si rischia di entrare in dinamiche di dipendenza emotiva, compiacenza eccessiva o squilibrio relazionale. Sul lavoro, invece, molte persone accumulano responsabilità e richieste senza riuscire a fermarsi, fino ad arrivare a livelli elevati di stress o burnout. Anche l’autostima tende a risentirne. Quando il proprio valore dipende dal soddisfare continuamente gli altri, si sviluppa la sensazione di dover “guadagnare” affetto, approvazione e riconoscimento. Il risultato è una vita vissuta costantemente in adattamento, con poco spazio per sé stessi. Dire no non significa rifiutare l’altro Uno degli aspetti più importanti da comprendere è questo: mettere un confine non significa smettere di voler bene. Molte persone evitano di mettere limiti per paura di ferire gli altri o perdere il rapporto. In realtà, le relazioni più sane sono proprio quelle in cui ciascuno può esprimere bisogni, differenze e limiti senza paura. Dire: “ho bisogno di tempo”, “questa cosa mi mette a disagio”, “oggi non riesco” non è aggressività. È chiarezza relazionale. E la chiarezza protegge i rapporti molto più dell’adattamento continuo e silenzioso. Come costruire confini più sani Imparare a mettere limiti è un percorso graduale. Non si passa dall’adattarsi sempre al diventare improvvisamente assertivi. Il primo passo consiste nel riconoscere i propri bisogni. Molte persone sono così abituate a compiacere gli altri che fanno fatica persino a capire cosa desiderano davvero. Successivamente è importante imparare a tollerare il disagio emotivo che compare quando si mette un confine. All’inizio è normale sentirsi in colpa o temere il giudizio degli altri. Questo non significa che il limite sia sbagliato. Anche il modo in cui si comunica è fondamentale. Un confine sano non richiede aggressività né spiegazioni infinite. Spesso bastano parole semplici, calme e chiare. Con il tempo, il cervello impara gradualmente che il conflitto non è sempre distruttivo, che dire no non porta necessariamente all’abbandono e che si può essere amati anche senza sacrificarsi continuamente. Il ruolo della psicoterapia Quando la difficoltà a mettere confini è molto radicata, la psicoterapia può aiutare a comprendere i meccanismi profondi che mantengono questo schema. Dietro l’incapacità di dire no si trovano spesso paura dell’abbandono, bisogno eccessivo di approvazione, bassa autostima o esperienze familiari invalidanti. Un percorso psicologico aiuta a sviluppare maggiore assertività, sicurezza personale e capacità di proteggere il proprio spazio emotivo senza sentirsi sbagliati o egoisti. Approcci come la terapia cognitivo-comportamentale, la Schema Therapy e la mindfulness possono essere particolarmente utili per lavorare su questi aspetti. Relazioni più sane iniziano da confini più chiari Molte persone credono che amare significhi sacrificarsi continuamente. In realtà, le relazioni più solide nascono quando esiste equilibrio tra vicinanza, rispetto e autenticità. Mettere confini significa imparare a restare in relazione senza perdere sé stessi. Avere confini sani non allontana le persone giuste. Al contrario, permette di costruire rapporti più autentici, rispettosi e sostenibili nel tempo.

Ti capita di pensare troppo a ciò che gli altri potrebbero pensare di te? Di sentirti osservato, sotto esame o in difficoltà quando devi esporti, parlare o semplicemente essere te stesso? La paura del giudizio degli altri è una delle forme di ansia più diffuse. Può emergere nelle relazioni, sul lavoro, nei contesti sociali o persino nella quotidianità, portando molte persone a controllarsi continuamente, evitare certe situazioni o vivere con la sensazione costante di “non essere abbastanza”. Un certo livello di attenzione verso l’opinione altrui è normale: siamo esseri sociali e abbiamo bisogno di sentirci accettati. Il problema nasce quando il timore del giudizio diventa così intenso da limitare spontaneità, libertà e benessere psicologico. Cos’è la paura del giudizio La paura del giudizio consiste nel timore di essere criticati, rifiutati, svalutati o considerati inadeguati dagli altri. Spesso si manifesta attraverso pensieri automatici come: “Farò una brutta figura”, “penseranno che sono incompetente”, “se sbaglio perderò valore”. La persona entra così in uno stato di costante autocontrollo. Analizza ciò che dice, il modo in cui appare, le reazioni degli altri, cercando di prevenire qualsiasi possibilità di errore o imbarazzo. In molti casi, questo meccanismo è strettamente collegato all’ansia e all’over thinking: più si cerca di controllare la propria immagine, più la mente rimane intrappolata nel rimuginio. Da dove nasce Le radici della paura del giudizio sono spesso profonde e si sviluppano nel tempo. Molte persone sono cresciute in ambienti molto critici o perfezionisti, dove il riconoscimento arrivava soprattutto attraverso i risultati. Frasi come “non fare brutte figure”, “devi essere impeccabile” o “gli altri cosa penseranno?” possono lasciare un’impronta importante sul modo in cui si costruisce il valore personale. Anche la bassa autostima gioca un ruolo centrale. Quando il proprio valore dipende troppo dall’approvazione esterna, ogni critica viene vissuta come una minaccia personale e non semplicemente come un’opinione. Il perfezionismo alimenta ulteriormente il problema. Se sento di dover essere sempre all’altezza, competente e controllato, allora ogni errore diventa qualcosa di pericoloso da evitare a tutti i costi. A questo si aggiunge il peso dei social network, che amplificano il confronto continuo con vite apparentemente perfette e aumentano la sensazione di essere costantemente osservati e valutati. Come si manifesta La paura del giudizio non riguarda solo i pensieri, ma coinvolge anche il corpo e il comportamento. Molte persone sperimentano ansia anticipatoria prima di situazioni sociali o lavorative. La mente inizia a immaginare scenari negativi e a prevedere possibili figuracce o critiche. Sul piano fisico possono comparire tachicardia, rossore, tensione muscolare, tremori, sudorazione o sensazione di blocco. Alcuni descrivono la sensazione di “andare in tilt” quando sentono di essere osservati. Nel comportamento, invece, questa paura porta spesso a evitare certe situazioni, parlare poco, reprimere opinioni, chiedere continue conferme o analizzare per ore ciò che si è detto dopo una conversazione. Più questi comportamenti vengono ripetuti, più il cervello interpreta le situazioni sociali come realmente pericolose, mantenendo il circolo vizioso dell’ansia. Le conseguenze nella vita quotidiana Quando la paura del giudizio diventa intensa, può limitare profondamente la qualità della vita. Nelle relazioni porta spesso a compiacere gli altri, a fare fatica a dire no e a mettere continuamente da parte i propri bisogni pur di evitare conflitti o disapprovazione. La persona tende a mostrarsi meno autentica, vivendo con la paura di essere rifiutata se si mostra davvero per ciò che è. Anche sul lavoro questo meccanismo può essere molto invalidante. Persone competenti e preparate possono evitare di esporsi, parlare in pubblico, prendere decisioni o assumere ruoli di responsabilità per paura di essere giudicate negativamente. Nel tempo tutto questo genera stanchezza mentale, stress e senso di inadeguatezza. Vivere cercando continuamente approvazione richiede infatti un enorme consumo di energie psicologiche. Come superare la paura del giudizio Superare la paura del giudizio non significa diventare indifferenti agli altri, ma smettere di dipendere completamente dalla loro approvazione. Il primo passo consiste nel riconoscere i propri pensieri automatici. Molte convinzioni che sembrano realtà assolute sono in realtà interpretazioni: “penseranno male di me”, “tutti noteranno il mio errore”, “non posso sbagliare”. Imparare a osservare questi pensieri riduce il loro potere. È importante anche interrompere il rimuginio sociale, cioè la tendenza a ripensare continuamente alle conversazioni o alle situazioni vissute. Tecniche come mindfulness, respirazione e scrittura dei pensieri aiutano molto a uscire da questi loop mentali. Un altro passaggio fondamentale è esporsi gradualmente. Evitare dà sollievo immediato, ma rinforza la paura. Esporsi invece, poco alla volta, permette al cervello di sperimentare che il giudizio non è sempre catastrofico e che l’imbarazzo può essere tollerato. Con il tempo diventa poi necessario accettare una verità semplice ma liberatoria: non possiamo piacere a tutti. Cercare approvazione continua porta inevitabilmente a perdere spontaneità e autenticità. Per questo lavorare sull’autostima è centrale. Quando il valore personale dipende meno dallo sguardo degli altri, il giudizio perde gradualmente forza. Il ruolo della psicoterapia Quando la paura del giudizio è molto intensa, la psicoterapia può aiutare a comprendere e modificare i meccanismi profondi che la mantengono. Un percorso psicologico permette di lavorare su: insicurezza e autocritica ansia sociale over thinking perfezionismo bisogno eccessivo di approvazione Approcci come la terapia cognitivo-comportamentale e la mindfulness risultano particolarmente efficaci per ridurre il rimuginio, aumentare la sicurezza personale e sviluppare relazioni più equilibrate. Verso una maggiore libertà Superare la paura del giudizio significa imparare a vivere in modo più autentico, senza sentirsi costantemente sotto esame. Non vuol dire smettere di tenere conto degli altri, ma smettere di costruire il proprio valore esclusivamente sulla loro approvazione. Quando iniziamo a sentirci sufficientemente validi anche senza perfezione o consenso continuo, diventiamo più liberi, più spontanei e più presenti nelle relazioni. Come scriveva Carl Rogers: “Il paradosso curioso è che quando mi accetto così come sono, allora posso cambiare.”

Ti capita di ripensare continuamente alle stesse situazioni, analizzare ogni dettaglio e immaginare scenari futuri senza riuscire a fermarti? L’over thinking, ovvero la tendenza a pensare troppo, è un fenomeno sempre più diffuso. Non si tratta semplicemente di riflettere o ragionare con attenzione, ma di entrare in un vero e proprio loop mentale in cui i pensieri diventano ripetitivi, invasivi e spesso negativi. La mente continua a lavorare senza arrivare davvero a una soluzione. Più si cerca di controllare le situazioni attraverso il pensiero, più aumentano ansia, stanchezza mentale e senso di blocco. La buona notizia è che l’over thinking può essere compreso e gestito. Imparare a interrompere il rimuginio significa ritrovare maggiore lucidità, presenza mentale e serenità. Cos’è davvero l’over thinking L’over thinking è una modalità mentale caratterizzata da un eccesso di analisi e preoccupazione. La persona tende a ripensare continuamente agli eventi passati, interrogarsi su ogni dettaglio e anticipare scenari futuri spesso negativi. A differenza del pensiero funzionale, che aiuta a prendere decisioni e risolvere problemi, il rimuginio non porta a un’azione concreta. Mantiene invece la mente intrappolata in una continua elaborazione. Molte persone descrivono questa esperienza come una ruota che gira senza fermarsi: si consumano enormi energie mentali senza la sensazione di andare davvero avanti. Perché la mente non riesce a fermarsi Dietro l’over thinking c’è spesso il tentativo di sentirsi più al sicuro. Pensare continuamente dà l’illusione di poter prevedere problemi, evitare errori o controllare meglio la realtà. In parte il pensiero serve davvero a pianificare e proteggerci. Il problema nasce quando questo processo diventa automatico e incontrollabile. Chi tende al perfezionismo, ad esempio, analizza ogni possibilità per paura di sbagliare. Altre persone vivono invece in uno stato di costante allerta emotiva: più aumenta l’ansia, più la mente produce scenari, dubbi e preoccupazioni. Anche alcune esperienze passate possono contribuire. Critiche frequenti, relazioni difficili o momenti di forte insicurezza possono rendere la mente più ipervigile e portarla a controllare continuamente ciò che potrebbe andare storto. Come si manifesta l’over thinking L’over thinking non coinvolge soltanto i pensieri. Con il tempo influenza anche il corpo, le emozioni e il comportamento quotidiano. Molte persone fanno fatica a “staccare” mentalmente, soprattutto la sera. I pensieri tornano continuamente, le conversazioni vengono rianalizzate e anche decisioni semplici diventano difficili. La mente tende a immaginare scenari negativi, anticipare problemi o cercare continuamente conferme. Questo stato di iperattivazione produce spesso tensione muscolare, difficoltà di concentrazione, stanchezza mentale e disturbi del sonno. Si crea così un circolo vizioso: più si pensa, più ci si sente sopraffatti; più ci si sente sopraffatti, più la mente continua a lavorare. Le conseguenze nella vita quotidiana Pensare troppo non è soltanto fastidioso. Nel tempo può limitare concretamente la qualità della vita. Molte persone finiscono per rimandare decisioni importanti perché cercano continuamente la scelta perfetta. Altre vivono in uno stato costante di allerta mentale, come se dovessero sempre prevedere il problema successivo. Anche le relazioni possono risentirne. Chi soffre di over thinking tende spesso a interpretare eccessivamente parole, messaggi e comportamenti degli altri, entrando facilmente nel dubbio o nell’insicurezza. La procrastinazione è un’altra conseguenza molto comune. Più si analizza ogni possibilità, più diventa difficile agire. Alla lunga emerge una sensazione costante di stanchezza mentale e sovraccarico. In pratica, l’over thinking porta a vivere più nella propria testa che nella realtà concreta. Come fermare l’over thinking Uscire dal rimuginio non significa smettere di pensare. L’obiettivo è imparare a usare il pensiero in modo più funzionale e meno invasivo. Uno degli strumenti più utili è imparare a dare un tempo ai pensieri. Paradossalmente, concedersi uno spazio preciso della giornata per scrivere preoccupazioni e dubbi aiuta la mente a non lavorare continuamente. Il cervello smette gradualmente di trattare ogni pensiero come urgente. È importante anche distinguere tra pensieri utili e pensieri ripetitivi. Chiedersi: “Questa riflessione mi aiuta davvero a risolvere qualcosa?” può aiutare a riconoscere quando si sta entrando nel loop mentale. Un altro passaggio fondamentale consiste nel riportare l’attenzione al presente. L’over thinking vive quasi sempre nel passato o nel futuro. Attività concrete come camminare, respirare profondamente, fare sport o concentrarsi sui sensi aiutano a interrompere il flusso continuo dei pensieri. Anche imparare a tollerare l’incertezza è centrale. Molto rimuginio nasce infatti dal bisogno di avere certezze assolute. Ma la realtà non può essere completamente controllata. Accettare una quota di dubbio riduce enormemente il bisogno di analizzare tutto. Infine, è importante ridimensionare il perfezionismo. La decisione perfetta non esiste. Aspettarla significa spesso rimanere bloccati senza agire. Il ruolo della psicoterapia Quando l’over thinking diventa persistente e limita la qualità della vita, può essere utile un percorso psicologico. La psicoterapia aiuta a comprendere i meccanismi profondi che mantengono il rimuginio, lavorando su ansia, bisogno di controllo, perfezionismo e insicurezza. Approcci come la terapia cognitivo-comportamentale e la mindfulness risultano particolarmente efficaci perché insegnano a: riconoscere i pensieri automatici interrompere il loop mentale sviluppare maggiore flessibilità psicologica ritrovare una relazione più sana con i propri pensieri Con il tempo, la mente impara gradualmente a non trattare ogni dubbio o preoccupazione come un’emergenza. Ritrovare leggerezza mentale Pensare è una risorsa preziosa. Diventa un problema quando prende completamente il controllo della nostra attenzione e delle nostre emozioni. Imparare a lasciare andare i pensieri inutili non significa essere superficiali, ma vivere con maggiore equilibrio e presenza. Come scriveva William James: “L’arte di essere saggi è sapere cosa ignorare.” Ridurre l’overthinking significa liberare energie mentali, ritrovare chiarezza e tornare a vivere con maggiore serenità il presente.
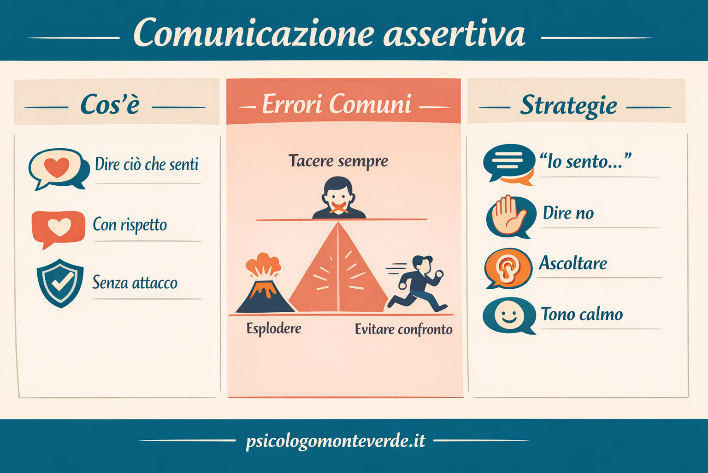
Dire ciò che si pensa non è sempre semplice. Molte persone oscillano tra il timore di ferire gli altri e la paura di non essere ascoltate. Il risultato, spesso, è un silenzio carico di tensione oppure una comunicazione impulsiva che genera conflitti. La comunicazione assertiva rappresenta una via intermedia: un modo di esprimere bisogni, emozioni e opinioni con chiarezza e rispetto. Non si tratta di “dire tutto”, ma di farlo nel modo giusto, mantenendo un equilibrio tra sé e l’altro. Cos’è la comunicazione assertiva La comunicazione assertiva è la capacità di esprimere ciò che si prova e si desidera in modo diretto, onesto e rispettoso. Si colloca tra due estremi: Comunicazione passiva, in cui si tende a evitare il confronto e a mettere da parte i propri bisogni Comunicazione aggressiva, in cui si impongono le proprie idee senza considerare l’altro Essere assertivi significa riconoscere che: i propri bisogni sono importanti anche quelli dell’altro meritano attenzione È, quindi, una forma di comunicazione che favorisce relazioni più equilibrate e autentiche. Cause e meccanismi psicologici La difficoltà a comunicare in modo assertivo ha spesso radici profonde. Tra i fattori più comuni troviamo: Paura del conflitto Molte persone associano il confronto a qualcosa di negativo. Per evitare tensioni, preferiscono tacere o adattarsi. Bisogno di approvazione Il timore di deludere gli altri può portare a non esprimere ciò che si pensa davvero. Modelli relazionali appresi Se si è cresciuti in contesti in cui la comunicazione era rigida, critica o poco aperta, può risultare difficile sviluppare uno stile assertivo. Difficoltà nella regolazione emotiva Quando le emozioni sono intense, può essere complicato esprimersi con chiarezza. Si può passare dal silenzio all’esplosione emotiva. In molti percorsi psicologici, l’assertività viene considerata una competenza che si apprende e si sviluppa nel tempo, anche attraverso processi di cambiamento comportamentale e di sviluppo di consapevolezza. Segnali, comportamenti e manifestazioni nella vita adulta Le difficoltà nella comunicazione assertiva possono manifestarsi in diversi modi nella vita quotidiana: Dire “sì” quando si vorrebbe dire “no” Evitare conversazioni importanti Accumulare frustrazione o risentimento Reagire in modo brusco dopo aver trattenuto troppo Sentirsi non compresi o poco rispettati Nel tempo, questi schemi possono influenzare le relazioni personali, familiari e lavorative, creando distanza o incomprensioni. Come riconoscerlo in sé (auto-osservazione) Un primo passo è osservare il proprio modo di comunicare. Può essere utile chiedersi: Esprimo facilmente ciò che provo? Tendo a evitare il confronto? Mi capita di esplodere dopo aver accumulato tensione? Mi sento in colpa quando dico ciò che penso? L’auto-osservazione non serve a giudicarsi, ma a comprendere i propri automatismi. Riconoscere questi schemi è già un passo importante verso un cambiamento più consapevole. Strategie psicologiche e interventi possibili La comunicazione assertiva può essere sviluppata attraverso alcune strategie pratiche. 1. Usare messaggi in prima persona Invece di accusare o generalizzare, è utile parlare di sé: “Mi sento…” “Avrei bisogno di…” Questo riduce il rischio di conflitto e favorisce l’ascolto. 2. Essere chiari e concreti Evitare ambiguità aiuta l’altro a comprendere meglio il messaggio. 3. Imparare a dire “no” Dire “no” non significa rifiutare l’altro, ma riconoscere i propri limiti. 4. Gestire il tono emotivo Il modo in cui si comunica è importante quanto il contenuto. Un tono calmo e rispettoso facilita il dialogo. 5. Allenare l’ascolto L’assertività non riguarda solo il parlare, ma anche il saper ascoltare senza interrompere o giudicare. 6. Sviluppare consapevolezza emotiva Tecniche come la mindfulness possono aiutare a riconoscere le emozioni prima che diventino troppo intense, favorendo una comunicazione più equilibrata. Nel tempo, queste competenze diventano più naturali e permettono di gestire le relazioni con maggiore sicurezza. Quando può essere utile chiedere aiuto In alcuni casi, può essere difficile modificare da soli il proprio stile comunicativo. Un supporto psicologico può essere utile quando: si vivono relazioni conflittuali ricorrenti si prova disagio nel dire ciò che si pensa si alternano chiusura e reazioni impulsive si fatica a riconoscere i propri bisogni All’interno di un percorso psicologico, è possibile lavorare su: consapevolezza emotiva autostima modalità relazionali gestione dei conflitti La relazione terapeutica offre uno spazio sicuro in cui sperimentare nuovi modi di comunicare, senza giudizio. Conclusione La comunicazione assertiva non è una qualità innata, ma una competenza che si costruisce nel tempo. Imparare a esprimere i propri bisogni senza creare conflitto significa: rispettare sé stessi riconoscere l’altro costruire relazioni più autentiche Non si tratta di evitare ogni tensione, ma di affrontarla in modo più consapevole e costruttivo. Con il tempo e la pratica, è possibile trovare una voce più chiara, stabile e rispettosa, capace di creare connessioni più profonde e soddisfacenti.

